زخم پای دیابتی یکی از عوارض مهم و جدی بیماری دیابت است که در صورت بیتوجهی و عدمرسیدگی و مراقبت پرستاری مناسب میتواند منجر به آمپوتاسیون یا قطع پا گردد. براساس آمار بنیاد بین المللی دیابت هر سی ثانیه یک قطع عضو (آمپوتاسیون) پا در جهان بعلت بیماری دیابت انجام میشود که نشان از اهمیت موضوع دارد.
میدانيم كه ديابت (مرض قند) بيماری مزمنی است كه در اثر كاهش يا فقدان ترشح انسولين در بدن يا به دنبال عدم توانايی بدن در استفاده از انسولين به وجود میآيد. انسولين ماده مهمی است كه از غده لوزالمعده ترشح میشود و در تبديل غذا به انرژی مورد نياز ما نقش به سزايی دارد.
در صورتی كه ديابت به خوبی كنترل نشود؛ قند خون افراد بالا میرود. بالابودن قندخون برای مدت طولانی باعث صدمه به اعضاء مختلف بدن و اختلال در سيستم ايمنی خواهدشد. بديهی است كه به دنبال اختلال سيستم ايمنی، توانايی فرد در مقابله با عفونتها كاهش میيابد.
علل بروز زخم پای ديابتی
همچنين اين بيماری موجب ايجاد عوارض مهمی در سيستم اعصاب محيطی، قلب، كليه و چشم میشود. در بين اين عوارض، بروز مشكلات پا سريعتر و گستردهتر از ساير اختلالات است. ۷۰-۶۰ درصد مبتلايان به ديابت دچار نوروپاتی يا اختلال در عملكرد اعصاب محيطی هستند و از مهمترين نقاط بدن كه به همين علت در خطر آسيب و صدمه است ناحيه پا میباشد.
در يك فرد دچار ديابت به علت اختلال در كار اعصاب پا، حس پوست و حس درد در ناحيه پا (منظور از پا قسمتی از اندام تحتانی است كه پايينتر از مچ پا قرار گرفته است.) كم شده و يا از بين میرود. به سخن ديگر اگر پای بيمار آسيب ببيند و يا زخم شود دردی احساس نمیكند و همين بی دردی، پا را در معرض بزرگترين خطرات قرار میدهد.
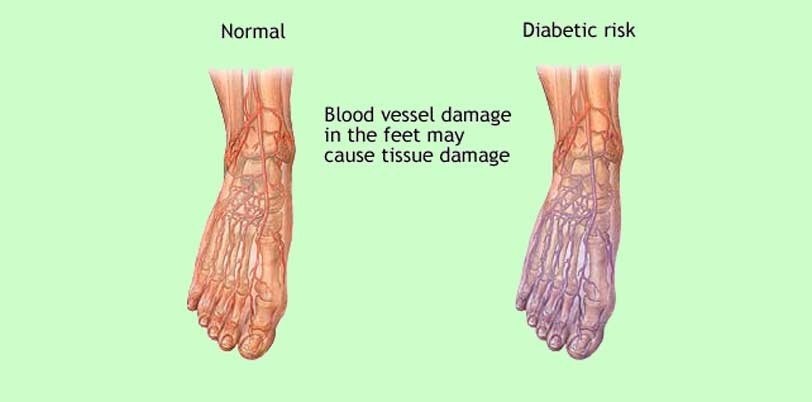
بالابودن قندخون در مدت طولانی باعث تخريب عروق خونی و كاهش جريان خون در پاها میگردد. كندی جريان خون سبب ضعيف شدن پوست پا، افزايش استعداد تشكيل زخم و اختلال در روند بهبود آن میشود .
به علاوه باكتریها و قارچهايی وجود دارند كه در محيطهای شيرين رشد میكنند و عفونت ناشی از آنها باعث تخريب پوست و نهايتا بروز زخم در پا میگردد .
با ضعيفشدن جريان خون آنتیبيوتيكها نيز به راحتی نمیتوانند خود را به محل زخم و عفونت برسانند گاهی اوقات نه تنها عفونت پا برطرف نمیشود بلكه با انتقال عامل عفونی به جريان خون، خطر همه قسمتهای بدن را تهديد میكند. در اين صورت؛ تنها راه درمان قطع عضو است.
يكی ديگر از اثرات قندخون بالا صدمه ديدن سيستم عصبی پاهاست كه باعث مختلشدن حس درد و فشار در پا میگردد. به علاوه ترشح عرق و ترشحاتی كه پوست پا را نرم و مرطوب میكنند نيز دچار اشكال میشود.
مجموع اين عوامل هنگام راه رفتن، سبب بروز يك فشار غيرطبيعی روی پوست، مفاصل و استخوانها شده، خشكی و شكنندگی پوست را همراه خواهدداشت و به اين ترتيب هرگونه زخمی در پا خيلی زود به مرحله خطر میرسد.
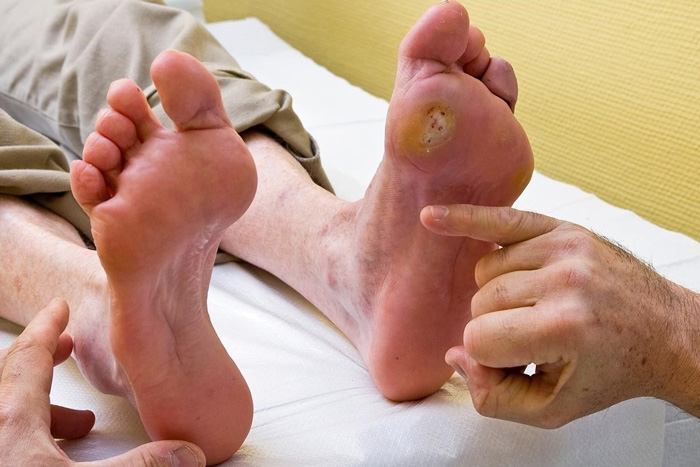
در اين افراد مشكل كوچكی مثل يك زخم يا تاول كوچك در كنار انگشت (مثلاً به علت فشار كفش تنگ) میتواند به سرعت به يك زخم بزرگ و عفونی تبديل شود كه ممكن است حتی موجب قطع پا شود. ولی جالبتر اينكه بدانيد، با روشهای ساده پيشگيری و مراقبت، میتوان از بستریشدن در بيمارستان و قطع عضو به سادگی جلوگيری كرد.
فراموش نكنيم كه همه بيماران ديابتی هميشه در معرض خطر ابتلا به زخم پای ديابتی هستند.
اگر ديابت داريد بايد هر روز پای خود را بدقت نگاه كرده تا از زخم نبودن آن مطمئن شويد. بايد به دقت بدنبال آثاری از زخمهای كوچك، خونمردگي، نواحي كه به نظر میرسد تحت فشار بودهاند؛ قرمزی پوست، گرمی پوست، تاول، زخم، خراشيدگی، بريدگی و مشكلات ناخن باشيد.
از يك آينه استفاده كنيد تا نقاطی از پا را كه بخوبی در معرض ديد نيستند ببينيد. لابلای انگشتان پا را خيلی دقت كنيد.
اگر لازم است از فرد ديگری براي بازرسی پاهايتان كمك بگيريد.
شش محل مهم برای بازرسی عبارتند از نوك انگشت شست، كنار انگشت كوچك، بالای انگشت وسط، پاشنه، لبه خارجی پا و كف پنجه پا. مرتباً ببينيد آيا حس پوست قسمت های مختلف پايتان خوب است يا كم شده است.
اگر هر آسيبی در پاي خود ديديد (مهم نيست چقدر كوچك و بیاهميت) هرگز خودتان آن را مداوا نكنيد. سريعاً به پزشك مراجعه كنيد چون پای شما در خطر است.
علایم هشداردهنده افراد دیابتی
وجود درد مداوم در پاها كه میتواند به علل مختلفی از جمله استفاده از كفشهای نامناسب، عفونتهای زمينهای، فشار روی پا، وجود تاول و يا خود ديابت باشد.
قرمزی پا كه به علت عفونت (به خصوص اطراف زخم) يا فشار غيرطبيعی جوراب يا كفش به وجود میآيد.
تورم پاها كه نشانه التهاب يا عفونت، استفاده از كفش نامناسب و يا كندی جريان خون میباشد. ساير نشانههای گردش ضعيف جريان خون عبارت است از: عدم رشد موهای پا، نازك و براقشدن پوست پا حرارت موضعي كه نشاندهنده عفونت يا التهاب است و گاهی به علت عدم بهبودی يا روند آهسته بهبودی زخمهای پا میباشد.
هرگونه آسيبی حتی جزئی در پا میتواند يك علامت هشدار جدی باشد چرا كه ممكن است ناشی از پوشش نامناسب، صدمات و يا عفونت باشد.
خروج ترشحات چركی از زخم پا علامت عفونت است.
مشكل در راه رفتن نشانه وجود اختلالات مفصلی، عفونت جدی و يا كفش نامناسب میباشد.
وجود تب و لرز در ارتباط با زخم پا نشانه عفونت جدی و سراسری است؛ كه زندگی فرد را تهديد میكند.
چند نكته مهم در مراقبت از پا
هر روز پاهايتان را با آب گرم و يك صابون ملايم بشوييد. اول درجه حرارت آب را با دست امتحان كنيد كه زياد داغ نباشد.
پا را مدت زيادی در آب نگذاريد.
با يك حوله پاهايتان را خشك كنيد و موقع خشك كردن، حوله را روی پا نكشيد بلكه آنرا به آرامی روی پا فشاردهيد تا رطوبت آنرا جذب كند. لابلای انگشتانتان توجه بيشتركنيد و به دقت آن محلها را شسته و خشك كنيد.
با استفاده از لوسيونهای مرغوب و تاييدشده پوست پايتان را بطور مرتب نرم و مرطوب نگه داريد. بين انگشتان لوسيون نزنيد.
در موقع كوتاه كردن ناخن دقت كنيد كه ناخنهايتان را مستقيم بزنيد و گوشه های آنرا نزنيد بلكه با سوهان ناخن به دقت لبههای ناخن را گرد كنيد. اگر ناخن به داخل گوشت انگشتتان رفت سريعا به پزشك مراجعه كنيد.
پا را در محلولهای ضدعفونی قرارندهيد.
پای خود را روی رادياتور شوفاژ يا جلوی بخاری قرارندهيد.
هميشه پايتان را گرم نگه داريد. قبل از خواب جوراب راحتی بپوشيد.
مراقب باشيد پاهايتان در هنگام بارش باران يا برف خيس نشود. در زمستان جوراب و كفش گرم بپوشيد.
سيگار نكشيد.
چهار زانو ننشينيد. هر دو اين كارها جريان خون پاهايتان را كم میكنند.
هرگز با پای برهنه راه نرويد. از كفشهای روباز يا تابستانی استفاده نكنيد.
كفش را در عصر بخريد. عصرها پاهای شما به علت سرپا ايستادن بزرگترند و كفشی كه عصر خريده میشود براي پای شما راحتتر است. كفش راحت بخريد.
كفشهای نوك تيز يا پنجه تيز يا پاشنه بلند نخريد. كفشهای چرمی بهترين هستند. پنجه كفش بايد بزرگ و راحت باشد.
كفشهای نو را در روزهای اول كه ممكن است كمی راحت نباشند؛ فقط روزی ۲-۱ ساعت بپوشيد. سعي كنيد يك روز در ميان كفشهايتان را عوض كنيد و همه روزها يك كفش نپوشيد.
داخل كفش را قبل از پوشيدن آن نگاه كرده و با دست لمس كنيد. بندهای كفشتان را خيلی سفت يا خيلی شل نبنديد.
جورابهای تميز و خشك بپوشيد. جورابهای مدل دار مثلاً سوراخدار نپوشيد. جورابهای نخی در تابستان مناسب هستند. مراقب باشيد پنجه جوراب تنگ نباشد. توجه كنيد بالای جوراب كش دار نباشد تا ساق را بفشارد.
درمان زخم پای دیابتی ( زخم بستر)
درمان عوارضی چون زخم پاي ديابتی به نوع و شدت زخم بستگي دارد:
در زخمهای سطحی كه لايه های رويی پوست را دربرمیگيرند؛ درمان به صورت تميزكردن زخم و برداشتن پوستها و بافتهای مرده از روی زخم (پينه و دلمه) میباشد.
در صورت وجود هر نوع عفونت، مصرف آنتیبيوتيك ضرورت دارد.
گاهي اوقات از بيمار يا همراهان وی خواسته میشود تا روزی ۲ بار پانسمان محل زخم را تعويض نمايند.
به بيمار توصيه میشود تا آنجا كه ممكن است از وارد آوردن وزن بدن روی پاهای خود خودداری كند و پاهای خود را بالا نگه دارد و در صورت لزوم هنگام حركت از عصا يا واكر استفاده كنند. حداقل هفتهای يك بار يكی از اعضای تيم درمانی بايد زخم پا و روند بهبود آن را مورد بررسی قراردهد.
زخمهايی وجوددارند كه تا لايههای عميقتر پوست و حتی گاهی عضلات و استخوانها نيز نفوذكردهاند كه در اين گونه موارد بيمار بايد در بيمارستان بستری شود. معمولا بررسيهای دقيق آزمايشگاهی، اسكن و … در بيمارستان انجام میشود و آنتیبيوتيكهای وريدی نيز تجويز میشود.
گاهی اوقات به منظور برداشتن بافت يا استخوان عفونی عمل جراحی ضرورت دارد.
دفتر خدمات پرستاری در منزل تندیس تندرستی به واسطه قرارداد با پزشکان مطرح در استان خراسان رضوی با ارسال پزشکان عمومی و متخصص به منازل جهت ویزیت در منزل از اتلاف وقت و زمان شما عزیزان در صف مطب ها و دردسر نوبت گیری بی نیاز می کند.
شماره تماس جهت هماهنگی با کارشناسان ما :
ثابت دفتر:






0 دیدگاه